Rede von Olaf Harms auf dem gewerkschaftspolitischen Forum der DKP

( ver.di)
In 200 Krankenhäusern führte ver.di im Jahr 2013 einen Personalcheck durch. Das Ergebnis der Beschäftigtenbefragung ist so erschütternd wie eindeutig: hochgerechnet auf die Gesamtzahl der Beschäftigten und Krankenhäuser fehlen bundesweit 162000 Vollzeitstellen, das sind knapp 20 Prozent aller Vollzeitstellen in Krankenhäusern in Deutschland. Auf die Pflege entfallen 70000, unter allen anderen Dienstarten, also zum Beispiel im ärztlichen Dienst, im medizinisch-technischen Dienst oder in der Haustechnik 92000 Stellen.
2015 besuchte ver.di 237 Krankenhäuser mit insgesamt etwa 2 800 Bereichen, in denen regelmäßig Nachtdienst geleistet wird, damit wurden etwas mehr als 11 Prozent aller Kliniken erreicht. Und auch hier sind die Ergebnisse mehr als erschreckend. Auf fast 56 Prozent der Stationen arbeitete eine Fachkraft allein, sie musste durchschnittlich 25 PatientInnen versorgen. Knapp 60 Prozent der Beschäftigten zeigten auf, dass durch mehr Personal gefährliche Situationen hätten verhindert werden können. Mehr als drei Viertel aller Befragten gaben an, in der letzten Nachtschicht keine ungestörte Pause gehabt zu haben. Und auch der Fachstandard, dass eine Fachkraft in der Intensivpflege zwei Patientinnen betreut, wird nur auf wenigen Intensivstationen (8 Prozent) eingehalten. Auf rund 92 Prozent der Stationen musste eine Pflegekraft drei und mehr Patientinnen betreuen.
Nur wenige Monate alt ist die aktuellste Untersuchung. Hier wurden die Beschäftigten in 295 Krankenhäusern zum Thema Überstunden befragt. Das Ergebnis: Die Beschäftigten in den Krankenhäusern schieben 35,7 Millionen Überstunden vor sich her, also 32,5 Überstunden pro Person. Ursache ist ein Personalmangel, der dazu führt, dass zur Aufrechterhaltung der Versorgung im Durchschnitt vier Überstunden pro Beschäftigten schon im Voraus in die Dienstpläne eingestellt werden. Hinzu kommen zwölf unvorhersehbare Überstunden pro Beschäftigten und Monat. Anders ausgedrückt: die Pflegekräfte müssen 10 Prozent ihrer Arbeitszeit Monat für Monat zu einem nicht planbaren Zeitpunkt erbringen. Ohne das zusätzliche Engagement des Pflegepersonals würde das System Krankenhaus nicht mehr funktionieren. Nach Berechnungen von ver.di sind 17800 zusätzliche Stellen in den Krankenhäusern notwendig, um Überstunden dauerhaft zu vermeiden. Gleichzeitig wird das Pflegestellenförderprogramm der Bundesregierung kritisiert, mit dem in den nächsten Jahren lediglich nur bis zu 6200 zusätzliche Stellen finanziert werden sollen.
System der Fallpauschalen: DRG
Eine Ursache liegt in dem im Jahr 2003/2004 eingeführten sogenannten DRG-System (Diagnosis Related Groups) bzw. den diagnosebezogenen Fallgruppen/Fallpauschalen. Diese Fallgruppen werden gebildet durch medizinische sowie demographische Daten von Patienten im Zusammenhang mit den durchgeführten Tätigkeiten im Krankenhaus und sind Grundlage für die Abrechnung mit den jeweils zuständigen Kostenträgern, letztlich ist es ein Klassifikationssystem für eine Fall-basierte pauschalierte Abrechnung.
Die Einführung dieses Systems hatte letztlich zum Ziel, einen wesentlichen Teil des Gesundheitswesens, hier die Krankenhäuser, markt- und wettbewerbsfähig zu machen. Ein wesentlicher Bestandteil war das Ziel, den bis zu diesem Zeitpunkt vorhandenen Anstieg der Ausgaben nicht nur zu begrenzen, sondern durch Wettbewerb der Krankenhäuser untereinander zu reduzieren. Dazu galt es, gesetzliche Regelungen zum Beispiel bei Personalzahlen abzubauen sowie einen Anreiz zur früheren Entlassung zu bieten, oder anders ausgedrückt, die Verweildauer der Patientinnen im Krankenhaus zu verkürzen. Mithin sollten Überkapazitäten durch Bettenabbau und Krankenhausschließungen abgebaut und mehr Effizienz durch Konkurrenz untereinander erzielt werden. Um eine Konkurrenz zu ermöglichen, mussten einheitliche Fallgruppen definiert werden. Hinzu kommt, dass tatsächlich nur erfolgte Behandlungen vergütet werden, nicht jedoch Vorhaltekosten, wie zum Beispiel Raum- und Gerätekosten sowie Kosten der Verwaltung. Bei diesen Fallgruppen bzw. Fallpauschalen handelt es sich noch um Festpreise, also nicht um Marktpreise. Tariferhöhungen, steigende Energiekosten oder zusätzliches Verwaltungspersonal wirken sich nicht auf diese Festpreise aus. Die Folge ist, dass das Preisniveau nicht den tatsächlichen Behandlungskosten entspricht und damit zusätzlichen Druck zur Kostenreduzierung, hier im Wesentlichen im Personalbereich, ausübt.
Hinzu kommt der so genannte Kellertreppeneffekt, welche der Logik der DRGs entspricht. Diese werden auf der Grundlage der aktuellen Kosten einer geringen Anzahl von Referenz-Krankenhäusern errechnet. Krankenhäuser mit überdurchschnittlichen Kosten werden zur Absenkung ihrer Ausgaben gezwungen. Der größte „Kostenfaktor“ ist die Pflege und als Folge ein Personalabbau. Wenn dann nach erfolgreichen Rationalisierungsmaßnahmen und Kostensenkungen die DRGs erneut berechnet werden und im Preis sinken, bedeutet das wiederum, dass diese DRGs Maßstab werden und erneut zu Kostensenkungen zwingen. So dreht sich die Spirale immer weiter nach unten zulasten von Beschäftigten und Patientinnen.
Aus heutiger Sicht kann festgestellt werden, dass das Ziel der Begrenzung des Ausgabenanstiegs nicht erreicht wurde, im Gegenteil, die Ausgabensteigerungen sind größer als vor der Einführung.
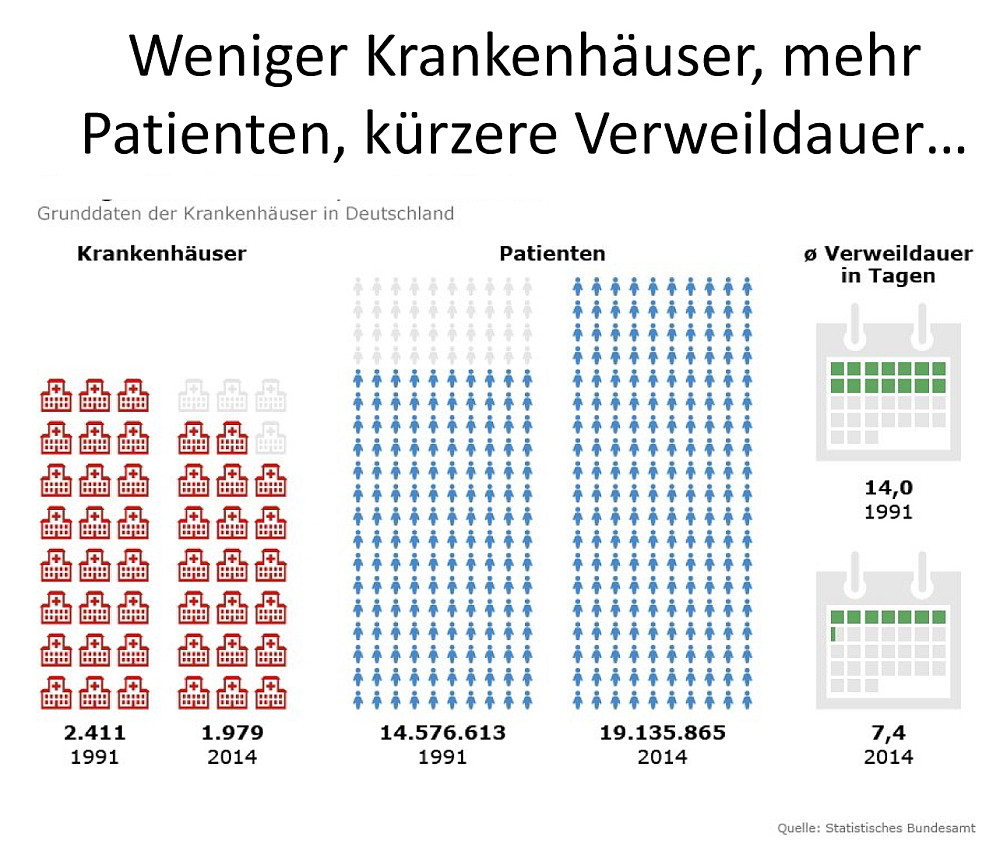
Hingegen wurde die Verweildauer erheblich verkürzt. Betrug sie noch im Jahre 1991 14 Tage, sind es im Jahre 2014 nur noch 7,4 Tage, was einer negativen Veränderung von rund 47 Prozent entspricht. Diese Verkürzung ist aber eben nicht patientengerecht, sondern nach ökonomischen Vorgaben ausgerichtet. Und auch die Effizienz konnte durch Konkurrenz gesteigert werden. Auch hierzu nur einige wenige Zahlen für den Zeitraum 1991 bis 2014.
Hier können wir zwar einen Anstieg der Beschäftigtenzahlen von rund 6 Prozent feststellen. Werden diese aber in Vollzeitäquivalente umgerechnet, so ergibt sich ein Rückgang von rund 2 Prozent. Das bedeutet also nichts anderes, als dass auch hier mehr und mehr Arbeitsverhältnisse in Form von Teilzeit und Befristungen mit allen negativen Folgen Einzug halten.
Diesem gering anmutenden Defizit steht aber eine gewaltige Steigerung der Fallzahlen von über 31 Prozent gegenüber, also immer mehr Patientinnen werden von immer weniger Pflegekräften betreut.
( ver.di)
Drei Formen der Privatisierung
Eine andere Ursache für die eingangs erwähnten Untersuchungsergebnisse von ver.di liegt in der Privatisierung von Krankenhäusern. Hier können wir drei Formen unterscheiden:
Erstens eine formale Privatisierung, bei der der Staat noch die öffentliche Trägerschaft besitzt bei einer weitgehenden Autonomie des Managements. Hier werden die Krankenhäuser unter eigenständige und (oft) private Rechtsformen gestellt. Im Zeitraum von 2002 bis 2014 wuchs der Anteil der privatrechtlich organisierten öffentlichen Krankenhäuser um über 50 Prozent (von 231 auf 350).
Zweitens die Auslagerung von Dienstleistungen an andere Unternehmen, sowohl extern an eine Fremdfirma als auch intern an ein Tochterunternehmen. Im Zeitraum von 2004 bis 2007 wurden in allen Krankenhäusern folgende beispielhaft genannte Bereiche outgesourct: die Reinigung mit über 53 Prozent, Küche mit über 40 Prozent und Labore mit rund 27 Prozent.
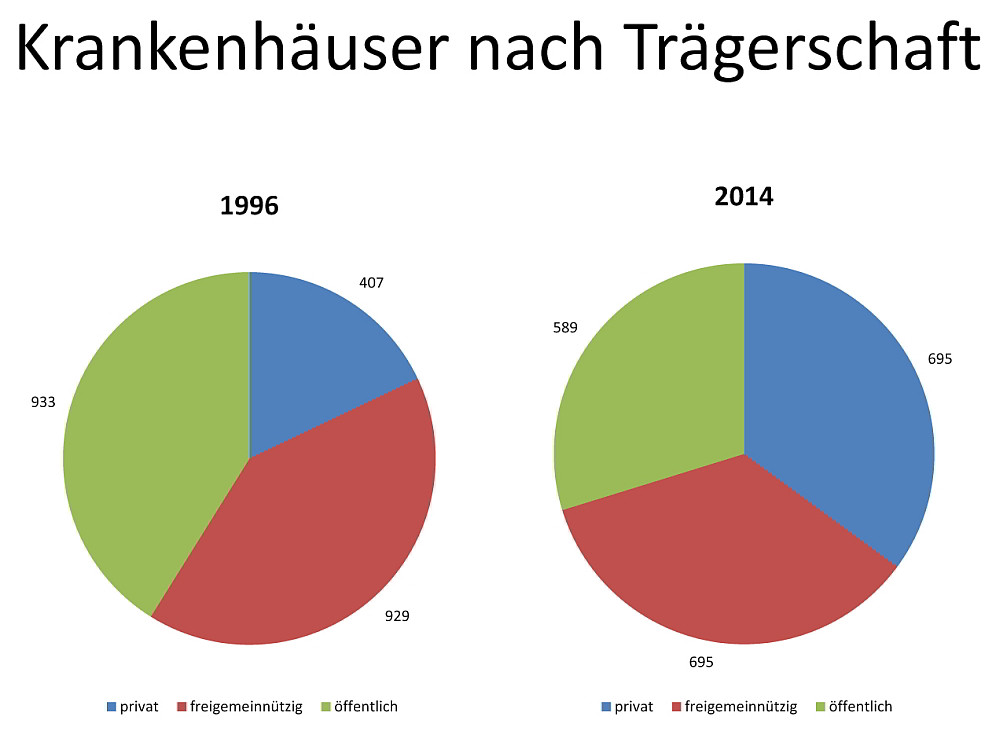
Und drittens die materielle Privatisierung, also der Verkauf öffentlicher Krankenhäuser an private Träger. Hier können wir zeitlich zwei Entwicklungen feststellen. Zum einen ab 1991 eine Privatisierungswelle vorwiegend in Ostdeutschland, die sich in einer zweiten Welle auf die ganze Bundesrepublik ausdehnte, wobei Kennzeichen dieser Welle vor allem die Privatisierung von großen Krankenhäusern bzw. die Übernahme von oder Fusionen mit privaten Krankenhäusern ist. Betrachten wir uns die Zeitachse von 1991 bis 2014, so sind folgende Kennzahlen signifikant: 1991 gab es 1 110 Krankenhäuser in öffentlicher Hand und 358 private Krankenhäuser. Die Steuerung des Gesundheitswesens und damit der staatlichen Daseinsvorsorge hatte damit auch aufgrund dieses Zahlenverhältnisses positive Auswirkungen. Das hat sich grundsätzlich verändert. So können wir im Jahre 2014 feststellen, dass sich zum einen die Anzahl der Krankenhäuser um 12,5 Prozent reduziert hat. Und auch das Verhältnis zwischen privat und öffentlich hat sich grundlegend geändert. So waren zu diesem Zeitpunkt nur noch 589 Krankenhäuser unter staatlicher Trägerschaft, während die Anzahl der privaten auf 695 gestiegen ist.
Doch neben den öffentlichen und privaten Krankenhäusern gibt es noch einen dritten Träger, nämlich die freigemeinnützigen Krankenhäuser. Von den insgesamt 1 980 Krankenhäusern entfallen rund 35,2 Prozent (696) auf im Wesentlichen christliche Träger.
Ursache für die Privatisierung war und ist die Unterfinanzierung von Krankenhäusern, verstärkt durch die Steigerung der Kosten im Gesundheitswesen beispielhaft durch die Pharma- und Geräteindustrie und nicht zuletzt durch das Instrument der Schuldenbremse. Dies hatte einen kontinuierlichen Rückgang der öffentlichen Krankenhausinvestitionen von 3,6 Milliarden Euro in 1991 auf 2,8 Milliarden Euro in 2009 zur Folge.
Hinzu kommt die Neuregelung der Krankenhausfinanzierung. Seit 1993 wurde vom Kostendeckungsprinzip zu gedeckelten Budgets umgestellt und 2003/2004 wurden die DRGs/Fallpauschalen eingeführt. Folge war eine Zunahme defizitärer Krankenhäuser.
Folgen von DRG und Privatisierung
Die politisch gewollte und geförderte Ökonomisierung von Krankenhausleistungen hat Folgen, sowohl für die Patientinnen als auch für die Beschäftigten, mithin für weite Teile der Arbeiterklasse.
Die Steuerung des Gesundheitswesens, hier der Krankenhäuser, durch das Primat der Finanzen führt dazu, dass der ökonomisch rational handelt, der erstens möglichst wenig Kosten pro Fall produziert, denn dann ist der Gewinn am höchsten; zweitens möglichst viele Fälle behandelt, bei denen ein Gewinn sicher ist, und drittens möglichst Fälle vermeidet, bei denen ein Verlust wahrscheinlich ist.
Patientinnen werden Mittel zum Zweck; überspitzt ausgedrückt: der Mensch wird zum bloßen Objekt, zur Ware. Nicht der medizinisch notwendige Bedarf steht im Vordergrund, sondern das Ziel, Kosten zu reduzieren bzw. Profite zu erzielen. Das einzige Interesse besteht darin, die Patientinnen entsprechend der geltenden Fallgruppen zu klassifizieren, entsprechend zu versorgen und pauschal abzurechnen. Das führt zwangsläufig zu kürzeren Krankenhausaufenthalten, oder mit anderen Worten ausgedrückt, zu blutigen Entlassungen. Die Fallpauschalen sind Basis für die Strukturierung aller Teilprozesse im Krankenhaus. Sie führen in Fällen mit hohem pflegerischen/therapeutischen Betreuungsbedarf zu Unterversorgung, weil dieser in den Fallpauschalen kaum abgebildet wird. Sie führen zu einer Fehlversorgung aufgrund von medizinisch nicht indizierten Fallzahlsteigerungen bei Operationen.
Die Privatisierung von Krankenhäusern führt zu schlechteren Personalschlüsseln von Ärzten/Pflegepersonal zu Patienten bis hin zur Gefährdung einer wohnortnahen Versorgung, da nur die Krankenhäuser überlebensfähig sind, die Gewinn erwirtschaften.
Für die Beschäftigten kann festgestellt werden:
Eine enorme Arbeitsverdichtung dadurch, dass mit weniger Personal mehr Patienten bei kürzeren Verweildauer gepflegt/betreut werden müssen. Durch die Kommerzialisierung wird das Krankenhaus zur Fabrik, in dessen Folge Arbeitsprozesse zerlegt (taylorisiert) werden und die Arbeit am und mit dem Menschen mehr und mehr einer Fließbandarbeit gleicht. Die Spaltung der Belegschaften wird durch Outsourcing und Leiharbeit, aber auch durch das Ausspielen von lukrativen zu defizitären Abteilungen bewusst und gewollt befördert. Der ohnehin vorhandene Arbeitsdruck wird durch drohende Privatisierungen erhöht, was wiederum deutliche Auswirkungen auf Tarifbindung und Tarifniveau ausübt. Deutlich wird das darin, dass im Jahr 2007 nur 0,5 Prozent der öffentlichen Krankenhäuser keinen Tarifvertrag hatten, während es bei den privaten 24 Prozent waren. Wir können davon ausgehen, dass sich diese Zahlen bis zum heutigen Tag durch Tarifflucht nicht verbessert haben.
( ver.di)
Widerstand mit ökonomischer Wirkung: „Bettenstreik“
Vielen von uns ist der erfolgreiche Kampf der Belegschaft der Berliner Charité für mehr Personal bekannt. Dort ging es um weit mehr als nur eine „normale“ Tarifauseinandersetzung. Dieser Erfolg basiert im Wesentlichen auf Veränderung der Streiktaktik.
Früher scheiterte die Mobilisierung für den Streik bzw. die Streikteilnahme am Pflegeethos. Die Beschäftigten wollten sich zwar für die Verbesserung ihrer Arbeitsbedingungen einsetzen, dieses aber nicht zulasten von Patientinnen und Kolleginnen. Folge war dass im Wesentlichen die Operationssäle lahmgelegt worden sind und die gewerblichen Bereiche sowie Teile der Verwaltung gestreikt haben. Die Pflegekräfte selber fühlten sich in „Geiselhaft“ der Patienten. Streik im Krankenhaus war vor allem eine politisch-symbolische, weniger eine ökonomische Kampfform. Streik bedeutete, dass mittels einer Notdienstvereinbarung sich Gewerkschaften und Kapital darauf einigten, während des Streiks die Anzahl der Pflegekräfte auf Sonn- und Feiertagsniveau zu reduzieren.
Das führte zur Erkenntnis, dass die Kolleginnen die Patientinnen nicht wegzaubern können, aber durch Schließen der Betten und Stationen die Patientinnen wegstreiken können. Mittel war hier wieder eine Notdienstvereinbarung. Sie enthielt die Ankündigung konkreter Streiks: bei einzelnen Betten mit einem Vorlauf von drei Tagen, bei ganzen Stationen mit einem Vorlauf von sieben Tagen. Das Kapital war nun in der Situation, nicht mehr mit dem Pflegeethos der Beschäftigten rechnen zu können, sondern einzelne Betten nicht zu belegen bzw. ganze Stationen zu schließen für den Zeitpunkt und Dauer der im Voraus angekündigten Streiks. Nach fünf Tagen Vollstreik waren 1 000 von 3 300 Betten der Berliner Charité leergestreikt, 20 Stationen komplett geschlossen und 90 Prozent der Operationen fielen aus. Dieser Bettenstreik bescherte der Berliner Charité Belastungen in Höhe von etwa 500 000 Euro pro Streiktag durch abgewiesene Patientinnen und Patienten, aufgeschobene Operationen oder nicht ausgelastete Strukturen mit entsprechenden Vorhaltekosten. Es entstand ökonomischer Schaden und das Kapital war zum Einlenken bereit.
Doch zunächst einmal mussten vor diesem Erfolg die Kolleginnen für diese neue Streiktaktik gewonnen werden, damit sie sich daran beteiligen. Dazu wurden auf jeder Station und in jedem Team einzelne Kolleginnen als Tarifberaterinnen gefunden, durchaus auch noch Nicht-Mitglieder der Gewerkschaft. Diese Tarifberaterinnen sollen an jedem entscheidenden Punkt immer gemeinsam mit der Tarifkommission diskutieren, um durch eine gemeinsame Diskussion und enge Einbeziehung eine Abkoppelung der Gremien zu vermeiden. So konnten jeweils konkrete Ergebnisse der Tarifkommission über die Tarifberaterinnen mit jedem Team rückgekoppelt und diskutiert werden.
Last but not least war es notwendig, einen öffentlich zu erwartenden Druck auf die Kolleginnen zu vermeiden. Dieses gelang durch die Bildung eines politischen Bündnisses, in dem gesellschaftliche Akteure eingebunden waren und den Streik von außen unter anderem auch medial positiv begleitet haben.
Aufgrund der eingangs dargestellten erschreckenden Untersuchungsergebnisse will ver.di jetzt für einen „Tarifvertrag Entlastung“ die Weichen für einen Arbeitskampf im Herbst diesen Jahres stellen. Die Kolleginnen und Kollegen bei der Berliner Charité haben einen ersten wichtigen Erfolg errungen und wichtige Erfahrungen gesammelt. Dazu soll in den jeweiligen Tarifregionen die einzelbetriebliche Ebene verlassen und möglichst alle Krankenhäuser der Region mit einbezogen werden – eine wichtige neue Qualität, die das Ausspielen untereinander verhindern kann. Die Auseinandersetzungen sollen durch Bildung von Bündnissen bzw. Netzwerken und unter Einbindung bekannter Persönlichkeiten des öffentlichen Lebens vorangetrieben werden. Diese Bewegung soll einerseits die Tarifauseinandersetzung der Gewerkschaft aktiv begleiten und andererseits das öffentliche Klima positiv beeinflussen. Denn es geht letztlich nicht nur um eine gute Gesundheitsversorgung durch mehr Personal, sondern auch darum, dass die sozialen Berufe endlich aufgewertet werden. Es ist doch nicht einzusehen, dass die Arbeit mit und die Herstellung von Dingen besser bezahlt wird als die Arbeit mit Menschen – hier ist doch mindestens ein Gleichstand herzustellen, und dass wir uns nicht falsch verstehen, natürlich nach oben.
Strategische Bedeutung der Personalbemessung
Mit den Kämpfen um Personalbemessung wird endlich gefragt, wie viel Personal für ein Gesundheitswesen notwendig ist, das für Patienten und Beschäftigte erforderlich ist – anstatt zu fragen, was sich rentiert. Ein wichtiger Schritt.
Diese kommende Auseinandersetzung und vor allem ein Erfolg durch Tarifvereinbarungen über Personalbemessung kann Ausstrahlung auf viele andere Branchen haben. Die Frage nach Personalbemessung stellt sich doch auch dort.
In den Krankenhäusern ist es die Anzahl der Patientinnen, für die eine Pflegekraft zuständig ist. Im Einzelhandel ist es die Fläche der Quadratmeter, die ein Verkäufer zu betreuen hat. In der Versicherung oder dem Finanzamt ist es die Anzahl der Akten, die zu bearbeiten sind. Im technischen Kundendienst ist es die Anzahl der Kunden, die zu betreuen sind. Die Beispiele ließen sich fortführen.
Wenn es also gelingt, den Kampf um Personalbemessung in den Krankenhäusern zu gewinnen, dann gibt es reale und gute Chancen, dieses Beispiel auch in anderen Branchen mit entsprechenden Tarifforderungen fortzuführen.
Neben der Arbeitszeit (Dauer der Ausbeutung) und dem Lohn (Höhe des Mehrwerts) können wir mit dem Thema der „Personalbemessung“ die Intensität der Ausbeutung beeinflussen. Und letztlich dazu beitragen, dass die Kolleginnen und Kollegen ihre Freizeit und letztlich ihren Ruhestand erreichen und genießen können.
Letztendlich hängt es aber vom Stand der Erfüllung bisherigen Planungen in ver.di ab: gelingt es, zumindest die meisten Krankenhäuser einer Region für die Tarifauseinandersetzung zu gewinnen? Und gelingt es, die Kolleginnen und Kollegen von der neuen Streiktaktik zu überzeugen? Das sind die beiden entscheidenden Fragen.
( public domain)
Mit unserem auf der dritten Tagung des Parteivorstands am 23./24.4.2016 in Hannover beschlossenen Sofortprogramms können wir auch inhaltlich eingreifen und unterstützen. Dort fordern wir:
„Wir brauchen den gemeinsamen Kampf für soziale Rechte und gegen die zerstörerische Konkurrenz auf dem Arbeitsmarkt. Arbeit ist genug da. Wir brauchen mehr Beschäftigte in Kindergärten, Schulen, Jugendzentren und im Gesundheitswesen und der Altenpflege. Schulen, Jugendzentren, Krankenhäuser und Wohnungen müssen instandgesetzt und neu gebaut werden.“ Diese Forderung konkretisieren wir, indem wir ein Investitionsprogramm zur Beseitigung des Sanierungsstaus bei Krankenhäusern von 4 Milliarden Euro sowie die Schaffung von 162 000 Stellen in den Krankenhäusern fordern. Daran anschließend stellen wir die Möglichkeit der Finanzierung durch unter anderem Umverteilung aus dem Rüstungshaushalt dar.
Wir können uns als Partei mit dem Sofortprogramm sowohl bei den anstehenden Wahlen, ob nun Landtags- oder Bundestagswahlen, als auch bei der Unterstützung der Kolleginnen und Kollegen in den Krankenhäusern einbringen. Oder anders ausgedrückt: durch die Unterstützung der Kolleginnen und Kollegen werben wir gleichzeitig auch dafür, die DKP zu wählen, stellen uns zumindest als wählbare Alternative dar, die einen grundsätzlichen Bruch mit den bestehenden Eigentumsverhältnissen will.








